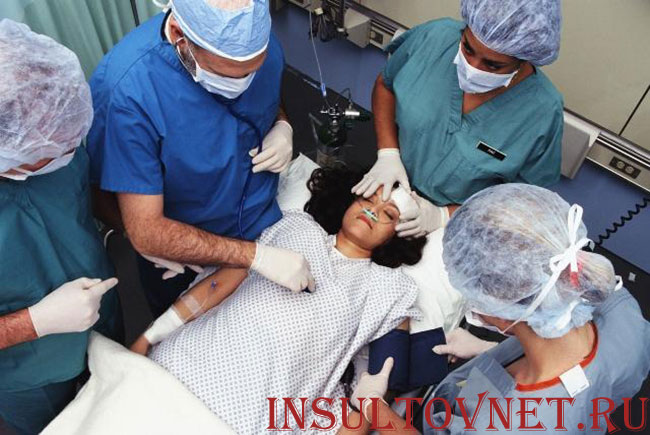
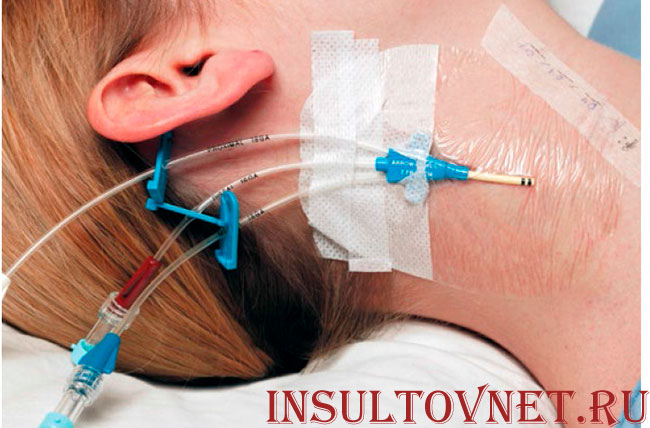
Лечение инсульта любой разновидности и локализации, как правило, комплексное и многоступенчатое. На разных этапах патологического процесса пациента показаны разные лекарственные препараты и дифференцированные пути их введения.
Существует распространенное мнение, что капельницы – это оптимальный способ введения лекарственных препаратов в стационаре, особенно после инсульта. Отчасти это действительно так. Однако, как и для любой медицинской манипуляции, для внутривенного капельного введения лекарств существуют показания и противопоказания. А также утвержденные Министерством Здравоохранения схемы и протоколы лечения. В статье попробуем подробно разобрать, что собой представляет внутривенное капельное введение препаратов, и когда оно необходимо при инсульте.
Плюсы и минусы внутривенного введения лекарств
Внутривенный путь введения лекарств используется наиболее широко наряду с внутримышечным и пероральным (т. е. прием через рот). Этот способ доставки действительно очень удобен, особенно в условиях стационара у тяжелобольных, в частности, после инсульта.
Врачи подчеркивают важность капельниц в реабилитации пациентов после инсульта. Основной целью таких процедур является восстановление нормального кровообращения и улучшение обмена веществ в мозге. Чаще всего назначаются растворы, содержащие глюкозу, электролиты и витамины, которые способствуют восстановлению энергетических запасов организма.
Кроме того, специалисты рекомендуют использовать нейропротекторы, такие как пирацетам или актовегин, которые помогают защитить нервные клетки и улучшить их функциональность. Важным аспектом является также применение антиоксидантов, которые снижают окислительный стресс и способствуют восстановлению тканей.
Врачи акцентируют внимание на индивидуальном подходе к каждому пациенту, так как выбор капельниц зависит от степени повреждения мозга и общего состояния здоровья. Правильно подобранная терапия может значительно ускорить процесс восстановления и улучшить качество жизни пациентов после инсульта.
https://youtube.com/watch?v=drBx1fQs8rc
Преимущества
- Быстрая доставка медикаментов. Особенно это важно в экстренных ситуациях, когда важно немедленное попадание лекарств в организм. При попадании в желудок таблеток или любой другой лекарственной формы для перорального приема, необходимо время для всасывания и попадания в кровоток. Только после этого лекарства с током крови разносятся по всему организму, оказывая необходимый эффект. В неотложной медицине такое недопустимо. Капельницы и внутривенные болюсные введения обеспечивают немедленное попадание необходимых веществ в кровоток.
- Возможность более медленного введения. Некоторые лекарства не рекомендуется или вовсе запрещено вводить быстро. Капельницы позволяют развести определенную дозировку лекарства в физиологическом растворе натрия хлорида или любой другой инфузионной среде и медленно вводить в течение нескольких часов.
- Часто после инсульта пациенты находятся без сознания или не могут глотать. Для них внутривенный капельный путь введения является практически единственным способом получать лечение.
- БОльшая биодоступность. Лекарства, всасываясь в кишечнике, всегда попадают в печень и подвергаются там метаболическим процессам. Это происходит потому, что вся оттекающая от кишечника кровь сначала проходит через печеночный барьер для обезвреживания. Таким образом, снижается концентрация активного вещества в плазме крови, чего не происходит при внутривенном введении.
- Необходимость введения больших объемов растворов. Например, во время нейрохирургических операций после внутримозговых кровоизлияний или при проведении интенсивной терапии после инсульта.
- Существуют препараты, которые можно вводить только внутривенно. Так предусмотрено производителем и особенностями химического строения лекарства.
Недостатки
- При возникновении острой аллергической реакции или побочного эффекта препарата, «отменить» введение уже никак невозможно. Для сравнения – при попадании лекарства в желудочно-кишечный тракт есть возможность промыть желудок или дать пациенту адсорбент.
- При длительно стоянии и недостаточном уходе периферические и центральные венозные катетеры могут стать воротами инфекции, вызывать воспаления вен (флебиты). Такие осложнения значительно отягощают восстановительный период после инсульта.
- Вероятность экстравазации -попадания инфузионных растворов мимо катетера в мягкие ткани. Длительная незамеченная экстравазация часто вызывает воспалительные реакции и даже изъязвления кожи.
- Потенциальное осложнение – воздушная эмболия – попадание в крупную вену большого количества воздуха из линии.
- Постановка внутривенных катетеров является умеренно болезненной неприятной для пациента процедурой.
Теперь становится понятным, какие плюсы и минусы есть у внутривенного способа введения лекарств. Постановка внутривенного катетера – это инвазивная процедура с потенциальными рисками, которая должна выполняться медперсоналом в чистых перчатках с соблюдением всех правил асептики.
Пациенты должны понимать, что капельницы не всегда необходимы, особенно в позднем восстановительном периоде после инсульта. При стабилизации состояния они легко могут быть заменены внутримышечным введением или таблетированными формами препаратов.
После инсульта многие пациенты сталкиваются с необходимостью восстановления, и капельницы играют важную роль в этом процессе. Врачи часто рекомендуют различные растворы, чтобы улучшить кровообращение и восстановить функции мозга. Например, капельницы с магнезией помогают снизить давление и расслабить сосуды, а растворы с витаминами группы B способствуют регенерации нервных клеток.
Пациенты и их родственники отмечают, что такие процедуры значительно облегчают состояние, уменьшая головные боли и улучшая общее самочувствие. Однако важно помнить, что выбор капельниц должен осуществляться только врачом, исходя из индивидуальных потребностей пациента. Многие также подчеркивают, что капельницы в сочетании с реабилитационными упражнениями и правильным питанием дают наилучшие результаты в восстановлении после инсульта.
https://youtube.com/watch?v=-b6VxfqvD9E
Места постановки венозных катетеров
Делать капельницы можно в различные по калибру и локализации вены. Среди них:
- Периферический венозный доступ. Используются более мелкие вены. Чаще всего это привычные нам вены предплечья. Однако теоретически постановка катетера возможна в любую поверхностно расположенную периферическую вену. Какие же это доступы? Могут использоваться вены кисти, нижних конечностей, в частности, тыльной поверхности стопы и нижней части голени. При невозможности использования классического доступа на предплечье медсестра или врач может принять решение о работе с любой другой периферической веной. Различий между ними глобально нет, за исключением умеренной болезненности при постановке катетера в вены кисти и стопы.
- Центральный венозный доступ. Часто применяется после обширного инсульта, особенно в отделениях интенсивной терапии и реанимации. Особый центральный катетер устанавливается в вены более крупного калибра, например, подключичную, бедренную или яремную. Эти доступы ставят исключительно по строгим показаниям: тяжелое состояние пациента, необходимость в длительной и объемной инфузионной терапии, невозможность постановки периферической вены. Введение катетера в центральную вену осуществляет только врач в асептических условиях с использованием стерильного материала. Производится оно под местной анестезией ввиду болезненности при постановке. Места постановки: бедренная вена – в области паховой складки, подключичная – в области ключицы, яремная – на боковой поверхности шеи.
Особенности при инсультах
Схемы лекарственной терапии и пути введения препаратов после инсульта определяет только врач. Однако, с учетом того, что нарушения кровообращения головного мозга – это тяжелая патология, требующая комплексного лечения многими группами препаратов, внутривенное капельное введение приходится делать очень часто. Какие же лекарства чаще всего вводят при инсультах? Вот основные группы:
- Тромболитики и антикоагулянты – лекарства для уменьшения свертываемости крови. Необходимы при ишемических инсультах, так как основная их причина – тромбозы мозговых сосудов. Тромболитики (стрептокиназа, альтеплаза) применяются в остром периоде для растворения имеющихся тромбов. Антикоагулянты необходимы для предупреждения образования новых тромбов.
- Нейропротекторы – используются для защиты головного мозга от ишемии и повреждения. Оптимальное начало таких капельниц – первые 3-6 часов после катастрофы. Примеры – «Пирацетам», «Актовегин», «Церебролизин», «Милдронат».
- Метаболические препараты – для оптимизации обмена веществ в головном мозге. Примеры – «Кавинтон», «Трентал».
- Лекарства для экстренной помощи, например, для снижения чрезмерно высокого артериального давления при инсульте. Делать это нужно постепенно, поэтому оптимально использование внутривенного капельного введения.
Использование капельниц в современной медицине происходит постоянно. Однако нужно помнить, что делать их нужно только по показаниям, которые определяет лечащий врач.
https://youtube.com/watch?v=SuPLsDWUsCc
Вопрос-ответ
Какие капельницы чаще всего назначают после инсульта?
После инсульта часто назначают капельницы с препаратами, улучшающими микроциркуляцию и восстанавливающими мозговое кровообращение. К таким препаратам относятся трентал, актовегин и церебролизин. Также могут использоваться растворы для детоксикации, такие как реополиглюкин.
Как долго необходимо проводить капельницы после инсульта?
Продолжительность курса капельниц после инсульта зависит от состояния пациента и рекомендаций врача. Обычно курс может длиться от нескольких дней до нескольких недель, в зависимости от тяжести инсульта и динамики восстановления.
Есть ли противопоказания для назначения капельниц после инсульта?
Да, существуют противопоказания для назначения капельниц. Это может быть аллергия на компоненты препаратов, тяжелые заболевания почек или печени, а также некоторые сердечно-сосудистые заболевания. Важно, чтобы назначение проводил квалифицированный врач, который учтет все индивидуальные особенности пациента.
Советы
СОВЕТ №1
Обсудите с врачом индивидуальный план лечения. После инсульта важно понимать, какие капельницы будут наиболее эффективны для вашего состояния. Врач сможет назначить препараты, которые помогут восстановить функции организма и улучшить общее состояние здоровья.
СОВЕТ №2
Следите за реакцией организма на капельницы. Обратите внимание на любые изменения в самочувствии, такие как аллергические реакции или побочные эффекты. Сообщите об этом врачу, чтобы он мог скорректировать лечение при необходимости.
СОВЕТ №3
Не забывайте о реабилитации. Капельницы могут быть важной частью лечения, но не менее важно заниматься физической и психологической реабилитацией. Упражнения и занятия с терапевтом помогут ускорить восстановление и улучшить качество жизни.
СОВЕТ №4
Обеспечьте правильный уход за пациентом. Если вы ухаживаете за человеком после инсульта, убедитесь, что он получает достаточное количество жидкости и питательных веществ. Это поможет поддерживать его силы и улучшить результаты лечения.